مولف : دکتر محمد زهرایی جراح استخوان و مفاصل ( ارتوپد )
درمانهای جراحی در اوستئوآرتریت شدید
همانطور که در بخش عناصر مفصلی و در بخش اوستئوآرتریت شرح داد شد ؛ برای حرکت مناسب استخوان ها بر روی هم در مفاصل وجود پوشش صاف و صیقلی غضروفی بر روی سطوح استخوانی ضروری است ؛ اما این پوشش غضروفی علی رغم خواص بی همتایی که دارد و امتیازات بزرگی که برای حرکت برای صاحب مفصل ایجاد می کند ؛ در برابر ضربات و افزایش فشار طولانی مدت بشدت آسیب پذیر است بویژه که فاقد مویرگ های خونی بوده و تکثیر سلول های غضروفی برای مقابله با آسیب ها و حفظ بقای دینامیک ؛ از میانسالی بشدت کاهش میابد و همین علت در ترکیب با فشار های غیر متقارن مفاصل زانو و ستون فقرات بویژه در کمر باعث میشود که در هر انسانی از سنین میانسالی در زانوها و ستون فقرات کمری تحلیل غضروف و عوارض حرکتی وابسته و در نهایت اوستئوآرتریت یعنی تخریب غضروفی و بروز علائم ثانویه در رادیولوژی رخ دهد ؛ در سایر مفاصل نیز در صورت بروز تروما ؛ شکستگی مجاور مفصل ؛ انحرافات مفصلی یا تعدادی از بیماریها ممکن است تحلیل و تخریب غضروف را شاهد باشیم بویژه در بیماریهای التهابی مفاصل که عوامل شیمیایی نیز علاوه بر عوامل فیزیکی موجب تخریب غضروف میشوند .
به هر حال به اینجا میرسیم که در حال حاضر چه راه حلی برای مشکل تخریب غضروف مفصلی ( اوستئوآرتریت ) وجود دارد ؛ بدیهی ترین جواب البته تولید مجدد غضروف مفصلی نرمال و جایگزین نمودن آن میباشد ؛ اما بدو دلیل فعلا چنین امکانی وجود ندارد اول اینکه تکثیر و کشت سلولهای غضروفی و ساختار بندی آنها در ماتریکس مشابه غضروف و نیز ساختار بندی ماتریکس و ایجاد خواص لازم در سطح آن فعلا به طور عملی ممکن نیست ؛ تحقیقات فراوان مهندسی بافتی در ۲۰ سال اخیر اگرچه به نتایج اولیه خوبی منجر شده اما هنوز تا تولید یک لایه غضروف کارآمد بسیار فاصله دارد ؛ از طرفی در تحلیل غضروف مفصل ممکن است علت اولیه دفورمیتی و انحراف یا ناهنجاری شکلی اولیه یا ثانویه به شکستگی باشد که باعث تحلیل و تخریب غضروف شده و یا خود تحلیل و تخریب غضروف باعث تغییر شکل و دفورمیتی استخوان شده ؛ یعنی اینکه عموما فقط با یک استخوان بدون پوشش مواجه نیستسم بلکه با کمپلکسی از تغییرات و دفورمیتی و تخریب در مفصل مواجه هستیم که بازگرداندن همه آنها به وضعیت سلامت کامل بویژه در افراد میانسال به بعد حتی از جنبه تئوریک نیز ناممکن است .
به این ترتیب به این نتیجه میرسیم که برگرداندن مفصل دچار اوستوآرتریت شدید به یک مفصل نرمال عادی چه به صورت تئوریک و چه به صورت عملی فعلا تصورپذیر و امکان پذیر نیست اما فعلا چه راه حل هایی وجود دارد ؟
اولین گروه راه حل ها پیشگیری است ؛ قوی نگهداشتن عضلات اطراف زانو و ستون فقرات ؛ ورزش مناسب ؛ اصلاح انحرافات مفصلی که باعث فشار و تخریب غضروف میشوند درمان صحیح تروماهای موجب شکستگی اطراف مفصل و درمان صحیح و در صورت لزوم جراحی در مورد پارگی رباط و منیسک و تاندون ها . ( پیشگیری از بروز اوستئوآرتریت ) .
دومین گروه راه حل ها درمانهای طبی است که گستره بسیار وسیعی از اقداماتی مثل دارو درمانی ( بویژه داروهای ضدالتهابی ) ؛ اقدامات فیزیکی ( فیزیوتراپی ؛ بازتوانی ؛ اصلاح وضعیت ؛ تقویت عضلات ؛ آب درمانی ؛ وسایل حمایتی ( انواع بریس مثل زانوبند طبی و کمربند طبی یا حتی عصا ) ؛ تزریق داخل مفصلی ( کورتیکوستروئید ؛ PRP و انواع مختلف آن ؛ هیالورونیک اسید ؛ اوزون ) را در بر میگیرد و در درمان اوستئوآرتریت های خفیف و متوسط کارآیی دارد ؛ در موارد شدید اوستئوآرتریت نیز اگر بعلتی درمان جراحی ممکن نباشد ؛ درمان های طبی ادامه میابد . ( درمانهای غیر جراحی اوستئوآرتریت )
سومین گروه راه حل ها درمانهای جراحی اوستئوآرتریت میباشد که در این قسمت به تفصیل به آن میپردازیم . این نوع اعمال جراحی به دو نوع تقسیم میشوند ؛
۱- آرترودز یعنی خشک کردن و یکپارچه کردن استخوان ها در مفصل و فدا کردن حرکت برای ایجاد بی دردی و پایداری
۲- آرتروپلاستی یا به عبارتی بازسازی مفصل بطوریکه حرکات باقی بماند و بی دردی و پایداری نیز حاصل شود .
آرترودز یا خشک کردن مفصل Arthrodesis
شاید مهمترین شکایت بیمار در اوستئوآرتریت درد مفصل باشد ؛ در کنار درد ؛ اغلب دفورمیتی و ناپایداری مفصل عملا کارائی خود مفصل را به صفر رسانده و درد مفصل نه تنها کارآیی خود مفصل را از بین برده بلکه کارائی سایر مفاصل مجاور و کل اندام را دچار اشکال مینماید چرا که در حرکت سایر مفاصل و حتی کل بدن نیز مفصل مبتلا دچار درد میشود ؛ علت درد یکی التهاب ناشی از تخریب مفصل یا التهاب اولیه موجب تخریب مفصل ( در بیماریهای التهابی مفاصل ) و دوم فقدان غضروف مفصل و حرکت استخوانهای بدون پوشش غضروف بر روی هم می باشد ؛ اولین نظریه پردازان جراحی به این نتیجه رسیدند که شاید حذف مفصل و یکپارچه کردن استخوان های دو طرف مفصل بتواند کمکی بکند ؛ به صورت تئوریک این اقدام درد را به بهای قربانی کردن حرکت مفصل از بین میبرد چرا که حرکتی از استخوانهای بدون پوشش غضروفی نخواهیم داشت ؛ سینوویوم ملتهب در بیماریهای التهابی مفصلی را میتوان حین جراحی خارج کرد و البته دفورمیتی مفصل را نیز حین جراحی میتوان اصلاح کرد و با توجه به یکپارچه شدن استخوان ها عملا ناپایداری وجود نخواهد داشت . در این روش تمام عناصر مفصلی شامل بقایای غضروف و استخوان زیر آن و بافتهای سینوویوم و رباط و کپسول و غیره حذف شده و استخوان ها بوسیله وسایل فیکساسیون به هم متصل میشوند تا درست مثل یک شکستگی ؛ استخوان های دو طرف مفصل به هم جوش خورده و یکپارچه شوند . این روش آرترودز یا فیوژن مفصل و در فارسی به نام خشک کردن مفصل مصطلح شده است . خوشبختانه بر حسب تئوریهای پشتیبان در عمل هم آرترودز به عمل جراحی بسیار کارآمد با نتیجه عملکردی عالی تبدیل شد و بسیاری از مشکلا ت ناشی از تخریب مفاصل را حل کرد ؛ اگرچه امروزه در مورد بعضی مفاصل منسوخ شده اما همچنان پرکاربردترین جراحی مفصل دچار اوستئوآرتریت است ؛ اما در چه مفاصلی کاربرد دارد : در یک کلام میتوان گفت مفاصل کوچک و در مجموعه های مفصلی متعدد در کنار هم .
مثل آرترودز مفاصل مچ دست و انگشتان در بیماریهای التهابی مفاصل ( روماتیسم و سایر مشکلات روماتیسمی ) یا شکستگی و ترومای منجر به تخریب مفصل البته برای انگشتان مفاصل مصنوعی هم ساخته شده و در بعضی موارد خاص بکار گرفته میشود.
آرترودز در مفاصل مچ پا بعلت دفورمیتی شدید یا تخریب غضروف در اثر تروما ؛ مفصل مچ پا Ankle Joint که بین استخوانهای ساق پا و استخوان مرکزی مچ پا ( تالوس یا قاپ ) قرار گرفته و حرکات خم و راست شدن مچ پا در آن انجام میشود ؛ در اوستئوآرتریت شدید منجر به درد و ناتوانی انجام آرترودز و یکپارچه کردن مچ پا پاسخ بسیار خوبی چه به لحاظ بهبود درد و چه به لحاظ بهبود عملکرد در راه رفتن ایجاد میکند ؛ اگرچه مفصل مصنوعی مچ پا هم ساخته شده و درجات موفقیت آن رو به افزایش است بطوریکه به نظر میرسد در آینده نزدیک همانند زانو وهیپ در مچ پا نیز شاهد جایگزینی مفصل مصنوعی بعنوان درمان استاندارد اوستئوآرتریت شدید باشیم . در مورد سایر مفاصل مچ پا در دفورمیتی و بدشکلی شدید و در آرتروز شدید دردناک درمان استاندارد آرترودز می باشد ؛ در مفاصل انگشتان پا نیز درمان استاندارد آرتروز دردناک معمولا آرترودز است اگرچه انواعی از آرتروپلاستی گاها مناسب است و مفصل مصنوعی شست پا برای جایگزینی مفصل اصلی آن بین استخوان کف پایی و بند اول طراحی و گاها بکار گرفته میشود .
در مفاصل بزرگ زانو و هیپ و شانه و آرنج در قدیم از آرترودز برای حل مشکل آرتروز دردناک ناتوان کننده استفاده میشد ؛ اما امروزه در هر چهار مورد مفاصل مصنوعی با کارآیی بسیار عالی طراحی شده و بکار گرفته میشود ؛ بخصوص در مورد زانو که در عموم افراد آرتروز در آن ایجاد میشود و اگر به حد شدید و ناتوان کننده برسد تعویض مفصل مناسب ترین راه حل است و شایعترین تعویض مفصلی است که امروزه استفاده میشود ؛ در مفصل هیپ هم بعلت تعدد بیماری های ایجاد کننده آرتروز و نیز شکستگی های مجاور در رتبه دوم تعویض مفصل است و البته شاید بتوان لقب بهترین تعویض مفصل از نظر نتایج درازمدت برای بیمار را هم به آن اطلاق نمود . در مورد شانه گاها و در مورد آرنج ندرتا تعویض مفصل ایجاد میشود ؛ ایده کلی در حال حاضر بر اینست که بتوان در تمام موارد به جای آرترودز از تعویض مفصل استفاده نمود و این تلاش برای مچ پا و مفاصل انگشتان دست در حال پیگیری است ؛ اما نکته مهم اینکه با توجه به جسم خارجی بودن مفصل مصنوعی ؛ در صورت عفونت نمیتوان از آن استفاده کرد ؛ و عفونت غیرقابل درمان مفصل ضدیت مطلق با تعویض مفصل دارد ؛ حتی امروزه در مواردی مثل تعویض مفصل عفونی شده زانو در نهایت مجبور به آرترودز خواهیم بود .
اما شایعترین محل آرترودز ؛ ستون فقرات است جایی که در تمام اعمال جراحی که برای درمان تنگی کانال نخاعی ؛ لغزندگی مهره و انحرافات Scoliosis ستون فقرات ؛ به همراه استفاده از وسیله فیکساسیون مفاصل کوچک بین مهره ها آرترودز میشود و مهره ها در طول محل درگیری عملا یکپارچه میشوند .
آرترودز در مفاصل لگن مثل مفصل لگن با ستون فقرات یعنی ساکروایلیاک نیز در موارد شکستگی و تخریب مفصل اندیکاسیون دارد .
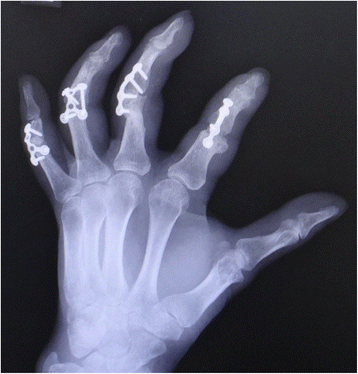
آرترودز مفاصل تخریب شده انگشتان دست در بیماری روماتیسم ( آرتریت روماتوئید )
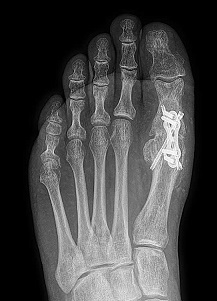
آرترودز مفصل شست پا در موارد اوستئوآرتریت در افراد نسبتا جوان که نتیجه بسیار خوبی از نظر رفع درد و کارآئی دارد
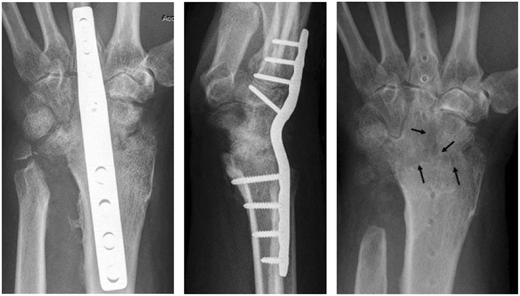
اوستئوآرتریت شدید و دردناک مچ دست که بعلت درد کارآئی مفاصل انگشتان را نیز کاهش داده است ؛ آرترودز مچ دست و فدا کردن حرکت دردناک و بدست آوردن دست بدون درد و کاراتر
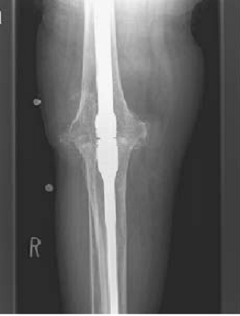
آرترودز زانو ؛ امروزه تعویض مفصل زانو درمان استاندارد اوستئوآرتریت پیشرفته زانو است اما اگر پس از تعویض مفصل فرد دچار عفونت شود و عفونت کاملا کنترل نشود میتوان برای برگرداندن توان راه رفتن از آرترودز زانو استفاده کرد
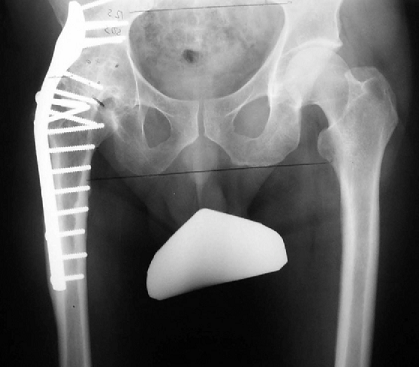
آرترودز هیپ که در قدیم برای افراد جوان دچار اوستئوآرتریت هیپ بکار برده میشد و باعث بهبود عملکرد میشد ؛ امروزه تقریبا بطور کامل با تعویض مفصل جایگزین شده است
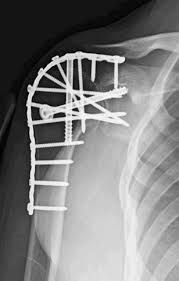
آرترودز شانه که امروزه عموما با تعویض مفصل شانه جایگزین شده است
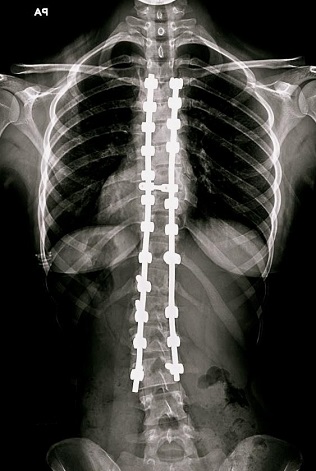
ستون فقرات : جائی که شایعترین آرترودز انجام میشود ؛ در واقع در تمام موارد فیکساسیون شکستگی ؛ اصلاح انحراف ستون فقرات ( اسکولیوز ) ؛ تمام موارد جراحی تنگی کانال وسیع و در موارد پایدار سازی لغزندگی مهره که از وسایل فیکساسیون استفاده میشود ؛ تمامی مفاصل بین مهره ای در ناحیه وجود وسیله فیکساسیون ؛ آرترودز و یکپارچه میشوند
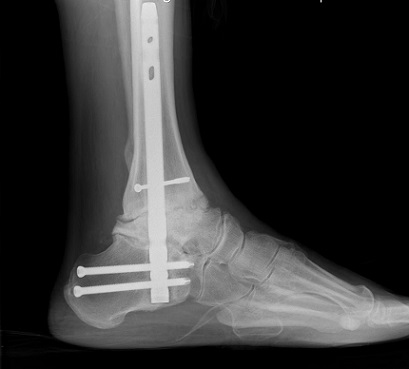
اوستئوآرتریت مچ پا بویژه بدنبال تروما و شکستگی های شدید داخل مفصلی شایع است ؛ درمان ارجح امروزه آرترودز است ؛ اگرچه وسایل خوبی برای تعویض مفصل ساخته شده اما هنوز پاسخ مطمئن دراز مدت از آنها بدست نیامده است .
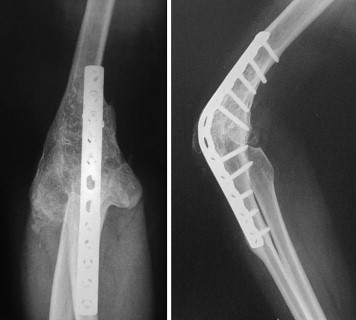
آرترودز آرنج برای موارد تخریب سطوح مفصلی و درد و محدودیت حرکت ؛ امروزه تعویض مفصل آرنج نیز پاسخ خوبی به نیازها میدهد اما بخصوص در موارد تروماتیک با تخریب وسیع استخوان آرترودز نتایج بهتری دارد
آرتروپلاستی یا ساختاربندی مجدد مفصل Arthroplasty
پلاستی عملا لغت مشابه در فارسی ندارد اما عموما به وضعیتی گفته میشود که یک ساختار در جهت بهینه تغییر شکل داده میشود ؛ در آرتروپلاستی ما عملا یک مفصل جدید باید بوجود بیاوریم که نه تنها شکل بلکه بیومکانیک آن هم ممکن است متفاوت باشد ؛ تمام این نیاز در پاسخ به این موضوع است که قادر به ساخت غضروف تخریب شده نیستیم .
Resection Arthroplasty
Resection arthroplasty آرتروپلاستی با حذف مفصل ؛ ساده ترین نوع آرتروپلاستی است یعنی سطوح مفصلی مجاور دچار تخریب غضروف شده را که حرکتشان بر روی هم درد ایجاد میکند ؛ حذف میشوند ؛ البته مشخص است که کاربرد بسیار محدودی دارد مثل مفصل ترقوه با کتف ؛ برداشتن سر استخوان رادیوس در آرنج یا بعضی مفاصل انگشتان ؛ در مچ دست و با حذف استخوان لونیت و تمام یا قسمتی از استخوان اسکافوئید ؛ عمل نسبتا رایجی است و حتی در مورد مفصل هیپ در قدیم بکار میرفت و حتی در حال حاضر بعنوان آخرین راه حل معضلات پیچیده کاربرد دارد .
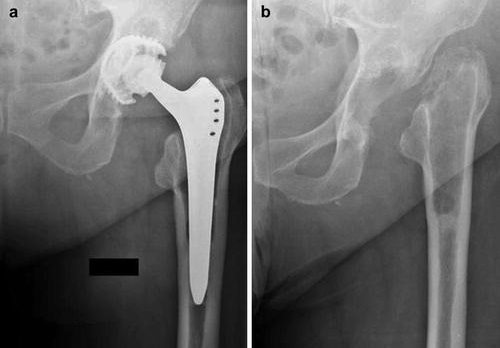
رزکشن ( حذف ) سر و گردن استخوان ران در مفصل هیپ امروزه بعنوان آخرین راه حل برای مفاصل مصنوعی عفونی شده و غیر قابل درمان درنظر گرفته میشود .
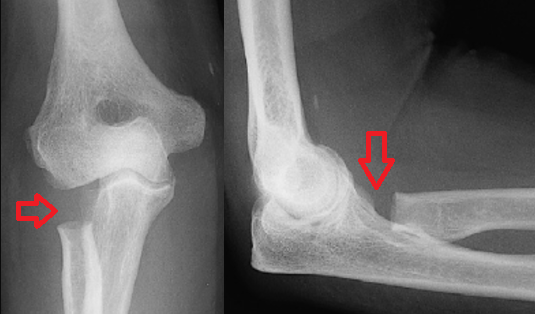
جراحی شایع برای تخریب سر استخوان رادیوس در آرنج بویژه در اثر شکستگی : رزکشن سر رادیوس ؛ جراحی بسیار موفق بویژه برای افرادی که کار خیلی سنگین ندارند ؛ البته در شرایط خاص بویژه در موارد همراه ناپایداری میتوان از پروتز سر رادیوس نیز استفاده کرد .
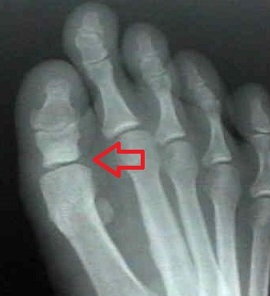
جراحی شایع برای انحراف و آرتروز شدید در شست پا برای افراد مسن ؛ حذف سطح مفصلی استخوان کف پائی ( متاتارس ) اول و بخش ابتدائی بند اول ؛ اگرچه پروتز مفصل مصنوعی برای این مفصل نیز ساخته شده اما کارآئی مناسب طولانی مدت در مورد آن اثبات نشده است .
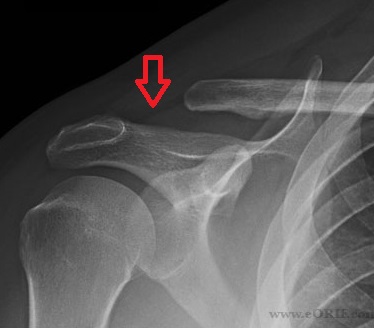
رزکشن ( حذف ) انتهای ترقوه در بیمار دچار اوستئوآرتریت شدید مفصل ترقوه با کتف
Interpositional Arthroplasty
interpositional arthroplasty : قرار دادن واسطه به جای غضروف تخریب شده ؛ در واقع پس اینکه حذف سطوح تخریب شده شروع شد ؛ این تفکر که واسطه ای بین استخوان دو سمت مفصل قرار گرفته و کار غضروف را انجام دهد رایج شد در ابتدا از بافتهای طبیعی مثل فاشیا و کپسول مفصلی استفاده میشد ؛ در حال حاضر هم ندرتا این اعمال استفاده میشود مثلا در آرتروز شدید مفصل شست پا در افراد مسن که عمل رایجی است یا در حذف استخوان لونیت تغییرشکل یافته در مچ دست .
اما ارزش این تفکر این بود که تبدیل به تفکر ایجاد مواد مصنوعی جهت جهت قرار گیری بین سطوح مفصلی و در نهایت منتهی به تولید شاخه جدیدی از اعمال جراحی به نام طراحی و تولید و تکنیک جراحی مفصل مصنوعی شد .
مفصل مصنوعی Artificial Joint
یکی از جالبترین و تکنولوژیک ترین حیطه های جراحی مبحث مفاصل مصنوعی می باشد ؛ و امروزه آرتروپلاستی تقریبا فقط به جایگزینی مفصل مصنوعی اطلاق می شود ؛ مفاصل مصنوعی در زمینه طراحی ؛ ساخت ؛ و تکنیک های جراحی مربوطه از بزرگترین پیشرفت های تکنولوژیک پزشکی بوده و از موفق ترین اعمال جراحی مفاصل زانو و هیپ به شمار میروند .
اولین فردی که بطور جدی در مورد مفاصل مصنوعی اقدام و به جنبه عملیاتی رسید چارنلی از آمریکا بود که بر روی مفصل هیپ شروع بکار نمود چرا که آرتروز مفصل هیپ بشدت ناتوان کننده می باشد .
اولین موضوع و در واقع موضوع اساسی در طراحی یک مفصل مصنوعی اینست که سطوح آن باید بتوانند با حداقل اصطکاک بر روی هم حرکت کنند ؛ مواد بسیاری در ابتدای راه تعویض مفصل امتحان شد ؛ یکی از موفق ها نوعی شیشه بود ؛ اما در نهاین چارنلی فرمول جادویی را کشف کرد که عبارت بود از metal on polymer ؛ یعنی حرکت فلز بر روی پلی مری از جنس پلی اتیلن ؛ در مورد فلز ابتدا از آلیاژی خاص از فولاد ضد زنگ stainless steel که قبلا امتحان خود را بعنوان کاشتنی خیلی مناسب و سازگار با بدن در مورد وسایل فیکساسیون استخوان ؛ نشان داده بود ؛ استفاده میشد ؛ اما به تدریج همانند وسایل فیکساسیون فلز تیتانیوم جایگزین فولاد ضد زنگ شد ؛ و در مورد زانو نیز از آلیازهای مختلفی مثل نیکل کادمیوم یا تیتانیوم استفاده میشود . در مورد پلی اتیلن مشخص شد که هرچه مولکول پلی مر طویل تر یا به عبارتی سنگین تر باشد خواص بیومکانیکی بهتر بویژه مقاومت در برابر سایش افزایش میابد چون بخش ضعیف تر در معرض سائیدگی پلی مر میباشد . امروزه از مولکول فوق سنگین پلی مر پلی اتیلن Ultra High Weight Ploy Ethylen استفاده میشود که در ترکیب با فلز ترکیب بسیار عالی ایجاد میکند . سائیدگی پلی اتیلن در حدی که مفصل واقعا از بین برود پدیده نادری است ؛ اما بخصوص در افراد جوانی که آرتروپلاستی هیپ انجام داده اند و فعالیت بیش از حد داشته اند گاها دیده شده است و پلی اتیلن بقدری سائیده شده که در بخش هایی از بین رفته و مفصل بعلت عدم گیرایی دچار جابجایی شده است .
از دیگر طرح های موفق از نظر اصطکاک فلز بر روی فلز بود metal on metal که در زمانی بطور گسترده در مفصل هیپ مورد استفاده قرار گرفت ؛ اگرچه فلز پولیش شده صیقلی عملکرد خوبی داشت اما ذرات فلز جدا شده در اثر اصطکاک در بدن بعضی افراد حساسیت ایجاد نموده و عاضه دار بوده و به این ترتیب از دور خارج شد .
اما موفقیت عالی با استفاده از سرامیک در مفصل هیپ حاصل شد ؛ مفصل دو سمت سرامیک ceramic on ceramic عملا بسیار موفق بود ؛ اصطکاک بسیار کم و سائیدگی بسیار کم و ایجاد ذرات بسیار کم و غیر حسیایست زا برای بدن سرامیک را برای مفصل هیپ بسیار موفق نشان داده است .
نوع فلز بر روی غضروف هم داریم : در موارد تعویض مفصل ناکامل سر فمور بعلت شکستگی در افراد مسن جایگزین سر فمور فلزی است ؛ اما سمت مقابل غضروف حفره استابولوم قرار دارد اگر چه در انواع مدرن بخش جایگزین سر فمور خود دو قسمتی و درون خود حرکت بین فلز و پلی اتیلن دارد . در تعویض مفصل زانو امروزه عموما در سطح مفصلی کشکک گذاشته نمیشود و سطح غضروفی کشکک مقابل پروتز فلزی انتهای ران قرار میگیرد ؛ اما با انجام تکنیک های خاص جراحی برروی سطح مفصلی کشکک ؛ عموما درد و مشکل خاصی ایجاد نمیشود اگرچه گاها درد پشت کشکک خواهیم داشت . سومین مورد از این نوع پروتز سر رادیوس در آرنج است .
دومین موضوع مهم در مورد طراحی و کارگذاری مفصل مصنوعی ؛ فیکس شدن مفصل مصنوعی به استخوان فرد مورد جراحی است ؛ در واقع عمر تعویض مفصل تا زمانی است که اجزاء مفصل مصنوعی یا پروتز ( البته کومپوننت اصطلاح علمی تری است ) نامیده میشود ؛ به استخوان اتصال داشته باشد اگر این اتصال شل شود کومپوننت از استخوان جدا و جابجا میشود و مفصل از هم می پاشد ؛ عموما علت نهایی تعویض مجدد مفصل revision همین موضوع شل شدن loosening کومپوننت ها میباشد ؛ در ابتدای شروع تعویض مفصل از سیمان ارتوپدی جهت متصل نمودن استفاده میشد ؛ سیمان ارتوپدی یا پلی متیل متیل آکریلت نیز یک نوع پلیمر است ؛ و در هنگام جراحی از مخلوط نمودن یک جزء مایع و یک جزء پودری حاصل و ظرف حدود ده دقیقه به استحکام کامل میرسد ؛ و در حد فاصل پروتز و استخوان قرار گرفته و پروتز بر روی آن به استخوان فشرده میشود ؛ سیمان همانند چسب عمل نمیکند اما مثل سیمان بنایی با پر کردن خلل و فرج ها در سمت استخوان و پر کردن شیار و برجستگی و فرو رفتگی سطح پروتز باعث اتصال آنها به هم میشود . در ابتدای آرتروپلاستی های موفق از دهه ۷۰ میلادی تقریبا همه آرتروپلاستی ها با سیمان فیکس میشدند Cemented اما از حدود ۲۵ سال قبل نسل جدیدی از پروتزهای بدون سیمان Cementless در مورد مفصل هیپ معمول شد ؛ علت این بود که دیده شد لایه سیمان بر حسب فشار وارده در نهایت ظرف ده تا بیست سال دچار شکست شده و پروتز دچار شل شدگی میشود . در نوع بدون سیمان در سطح پروتز خلل و فرجی با اندازه خاص ( حدود ۱۰۰ تا ۴۰۰ میکرون ) وجود دارد که باعث رشد استخوان در آنها شده و فیکساسیونی را ایجاد میکند که بطور تئوریک دائمی است ؛ پروتزهای بدون سیمان امروزه تقریبا در تمام موارد آرتروپلاستی هیپ در افراد با سن کمتر از ۶۵ تا ۷۰ سال بکار میرود و نتایج بسیار عالی داشته و طول عمر بالای ۲۰ سال در جوانان بکرات وجود داشته است ؛ علت مهم بودن سن اینست که بدن فرد باید قابلیت استخوانسازی در حدی داشته باشد بتواند که رشد استخوانی موثری بداخل تخلخل سطح پروتز ایجاد کند ؛ در مورد پروتز زانو تقریبا همیشه از نوع سیمانی استفاده میشود اگرچه انواع غیر سیمانی برای افراد با سن کم وجود دارد اما معمول نیست ؛ علت اینکه در هیپ میتوان به فیکساسیون غیر سیمانی دست یافت اینست که در همان ابتدای کارگذاری پروتز میتوان طوری پروتز را با ضربات فشاری داخل استخوان نمود که کاملا فیکس شده و چنان پایداری ایجاد نماید که رشد استخوانی بداخل تخلل سطحی پروتز رخ دهد و فیکساسیون دائمی ایجاد نماید .
موضوع سوم سازگاری پروتز با بدن است ؛ تاکنون فلزات نامبرده شده ؛ پلیمر پلی اتیلن و سرامیک و سیمان ؛ با بدن انسان سازگاری بسیار بالایی را نشان داده اند ؛ اما در مفصل مصنوعی ذرات ناشی از سایش مسئله مهمی هستند که ذرات فلز حاصل از حرکت مفصل فلز و فلز و حساسیت ایجاد شده در ناحیه در برخی افراد موجب حذف این مفاصل شد ؛ در مورد پلی اتیلن در ابتدا ایجاد این ذرات قابل ملاحظه بود و بعضا با ایجاد حساسیت و التهاب باعث شل شدن مفصل میشد ؛ اما با بالا بردن وزن مولکولی و حتی اضافه نمودن مواد آنتی اکسیدان و نیز طراحی خاص ؛ سایش به حداقل ممکن رسیده و مشکل ذرات آزاد شده عملا منتفی شد ؛ در مورد سرامیک هم بدلیل حداقل بودن سایش مشکلی وجود ندارد . اما مسئله بعدی سازگاری بیومکانیکی پروتز با بدن انسان میباشد ؛ در تمام پروتزها وظیفه تحمل فشار بر عهده فلز است که خود یک سمت مفصل را تشکیل میدهد و در سمت مقابل فلز دارای کومپوننت سطحی از پلی اتیلن است و عموما در هردو طرف فلز است که به استخوان فیکس شده و بار وارد بر مفصل را تحمل میکند ؛ بهترین فلز از نظر سازگاری بیومکانیک با استخوان فلز تیتانیوم است که از نظر خواص بیومکانیکی مشابه استخوان بوده و تنش اضافی در استخوان ایجاد نمیکند .
همانطور که در مبحث ساختار مفاصل ملاحظه شد مهمترین خاصیت ساختار مفصل پایداری آن است ؛ یا به عبارتی حفظ سطوح مفصلی در برابر هم در مقابل فشارهای مختلف وارد به مفصل ؛ در مفصل هیپ این پایداری توسط شکل استخوانی تامین میشود و عناصر نسج نرم و عضلات نقش کمی در آن دارند ؛ در تعویض مفصل هیپ نیز عموما شکل پروتز و تکنیک است که پایداری را تامین میکند اگرچه تا حدی به نسج نرم وابسته است ؛ با این حال با توجه به بیومکانیک تغییر یافته مفصل هیپ مصنوعی مستعد دررفتگی در وضعیتهای نامناسب میباشد ؛ مثلا خم شدن بیش از حد مفصل ( جمع شدن پا بداخل شکم ) و یا حرکت اندام به سمت مقابل و گذشتن اندام از خط وسط بدن یا ترکیبی از هر دو که میتواند باعث ایراد فشار بیشا زحد یا حتی دررفتگی شود ؛ در زانو پایداری عموما توسط نسج نرم حفظ میشود و در تکنیک جراحی حفظ رباط های جانبی و بالانس نمودن عناصر نسج نرمی بسیار مهم است و بخشی از پایداری نیز توسط اجزاء پروتز بدست میآید اما نکته مهم اینست که هرچه اجزاء پروتز بخواهند درگیری بیشتری با هم داشته باشند فشار به سیمان که فیکس کننده پروتز به استخوان می باشد بیشتر میشود و احتمال شل شدگی بعدی بیشتر میشود .
